Manejo odontológico de pacientes con el síndrome de Ehlers-Danlos. Revisión narrativa
Dental management in patients with Ehlers-Danlos syndrome. Narrative review
PATOLOGÍA | REVISIÓN NARRATIVA | OPEN ACCESS | PEER-REVIEWED
Manejo odontológico de pacientes con el síndrome de Ehlers-Danlos. Revisión narrativaDental management in patients with Ehlers-Danlos syndrome. Narrative review
Autor/es: Javiera Cancino González, Sergio Gutiérrez, Diego Fonseca Escobar
Vol: 111 | Nº 2 | elocation Id: e1110851
Presentado: 25/11/2022 | Aceptado: 05/05/2023 | Publicado: 20/06/2023
DOI: https://doi.org/10.52979/raoa.1110851.1213 copiar
PDF | Citar este artículo | Volver
X Twitter | WhatsApp | Facebook | E-mail
REVISIÓN NARRATIVA - PATOLOGÍA
Manejo odontológico de pacientes con el síndrome de Ehlers-Danlos. Revisión narrativa
Dental management in patients with Ehlers-Danlos syndrome. Narrative review
Presentado: 25 de noviembre de 2022
Aceptado: 5 de mayo de 2023
Publicado: 20 de junio de 2023
Javiera Cancino González (1)  , Sergio Gutiérrez (2)
, Sergio Gutiérrez (2)  , Diego Fonseca Escobar (3)
, Diego Fonseca Escobar (3) 
1) Posgrado de Investigación e Innovación en Ciencias Odontológicas, Facultad de Odontología, Universidad de los Andes, Santiago de Chile, Chile
2) Servicio de Cirugía Oral y Maxilofacial, Hospital San Juan de Dios, Santiago de Chile, Chile
3) Cátedra de Cirugía y Traumatología Maxilofacial, Facultad de Odontología, Universidad Andrés Bello, Santiago de Chile, Chile
Resumen
El síndrome de Ehlers-Danlos es una enfermedad hereditaria, producida por mutaciones cromosómicas que pueden llegar a tener un comportamiento autosómico dominante, recesivo o ligado al cromosoma X. Se caracteriza por defectos en las enzimas encargadas de la estructura y síntesis de colágeno. En vista de los 20 tipos de colágeno que existen, este síndrome es extremadamente heterogéneo tanto en su presentación clínica como en su progresión y evolución. Dentro de los signos y síntomas habituales encontramos la hiperlaxitud articular, hiperelasticidad de la piel e hiperequimosis de los vasos sanguíneos. Con relación a las complicaciones que pueden presentar estos pacientes, encontramos dislocaciones articulares, fragilidad en la piel, dolor articular, ruptura de grandes vasos sanguíneos, dificultad en la cicatrización y, en consecuencia, mayor incidencia de procesos infecciosos y de cicatrices poco estéticas.
Presenta una incidencia de 1 caso cada 2.500-5.000 nacidos vivos. Por ello, es fundamental que el odontólogo se encuentre familiarizado con el manejo médico-dental de estos pacientes, a fin de estar preparado para brindarles un tratamiento adecuado y responder ante las posibles complicaciones que se pueden presentar.
En esta revisión se emplearon resultados extraídos manualmente de artículos, indexados en las bases de datos PUBMED y EBSCO, que respondían a la búsqueda de los términos Ehlers-Danlos syndrome, dental management y oral surgery.
El objetivo fue describir el manejo médico-odontológico del paciente con síndrome de Ehlers-Danlos hasta la fecha.
Palabras clave: Cirugía bucal, manejo odontológico, síndrome de Ehlers-Danlos.
Abstract
Ehlers-Danlos syndrome is a hereditary disease, produced by chromosomal mutations that can have an autosomal behavior, which can be dominant, recessive or X-linked. It is characterized by defects in the enzymes responsible for the structure and synthesis of collagen. In view of the 20 existent types of collagen, this syndrome is extremely heterogeneous in its clinical presentation, as well as in its progression and evolution. Within the usual signs and symptoms, we find joint hyperlaxity, skin hyperelasticity and hyper-ecchymosis of the blood vessels.
Regarding the complications that these patients can present, we find joint dislocations, skin fragility, joint pain, rupture of large blood vessels, difficulty in healing and, consequently, a higher incidence of infectious processes and unsightly scars. It presents an incidence of 1 case every 2.500-5.000 live births. Therefore, it is essential that the dentist is familiar with the medical-dental management of these patients, in order to be prepared to provide them with adequate treatment and respond to possible complications that may arise.
In this review, results were manually extracted from articles, indexed in the PUBMED and EBSCO databases, that respond to the search for the terms Ehlers-Danlos syndrome, dental management and oral surgery. The aim was describing the medical-dental management of patients with Ehlers-Danlos syndrome to date.
Keywords: Dental management, Ehlers-Danlos syndrome, oral surgery.
Introducción
El síndrome de Ehlers-Danlos (SED) comprende una serie de patologías clínica y genéticamente heterogéneas que resultan de defectos en la síntesis o estructura del colágeno fibrilar. En consecuencia, tejidos ricos en colágeno como la piel, ligamentos y articulaciones se ven comprometidas.(1)
Es una enfermedad hereditaria, producida por mutaciones cromosómicas que pueden llegar a tener comportamiento autosómico dominante, recesivo o ligado al cromosoma X. Debido a la gran variabilidad del colágeno, este síndrome es extremadamente heterogéneo, tanto en su presentación clínica como en su progresión y evolución. Sin embargo, dentro de los signos y síntomas habituales encontramos la hiperlaxitud articular, hiperelasticidad de la piel e hiperequimosis de los vasos sanguíneos. (2,3)
El siguiente trabajo tiene como objetivo realizar una revisión actualizada de la literatura respecto al manejo quirúrgico de los pacientes con SED sometidos a cirugía bucal. Para tal fin, se utilizaron resultados extraídos manualmente de artículos indexados a las bases de datos de PUBMED y EBSCO, que respondían a la búsqueda de los términos Ehlers-Danlos syndrome, dental management y oral surgery. En cuanto a los criterios de inclusión, se consideraron revisiones bibliográficas, estudios aleatorios, guías, revisiones sistemáticas y metaanálisis publicados entre noviembre de 2012 y noviembre de 2022, en idiomas inglés o español.
Desarrollo
El colágeno representa la mayor parte estructural de la matriz extracelular y juega un rol fundamental al proveer de integridad estructural a distintos tipos de tejidos conectivos (hueso, cartílago) y órganos (piel, vasos sanguíneos, pulmón y córnea).(4) La constante interacción entre el colágeno y las células permite su correcta remodelación durante el crecimiento, diferenciación, morfogénesis y cicatrización.(5)
El mecanismo genético y patológico del SED está atribuido a defectos que pueden hallarse en: i) la estructura primaria y el procesamiento de colágeno, ii) el plegamiento y los enlaces cruzados en colágeno, iii) la estructura y función de la matriz extracelular, iv) la síntesis de glicosaminoglicanos, v) la vía del complemento y vi) los procesos intracelulares.(4)
Una matriz extracelular desorganizada es consecuencia directa de defectos moleculares en distintos tipos de colágeno, como el V o III, que perjudican los procesos fisiológicos que aseguran un plegamiento adecuado, la maduración proteica y los procesos biológicos cruciales para la maduración celular y su supervivencia. Sin embargo, existen varios factores aún desconocidos que median esta patología.(2)
Clasificación
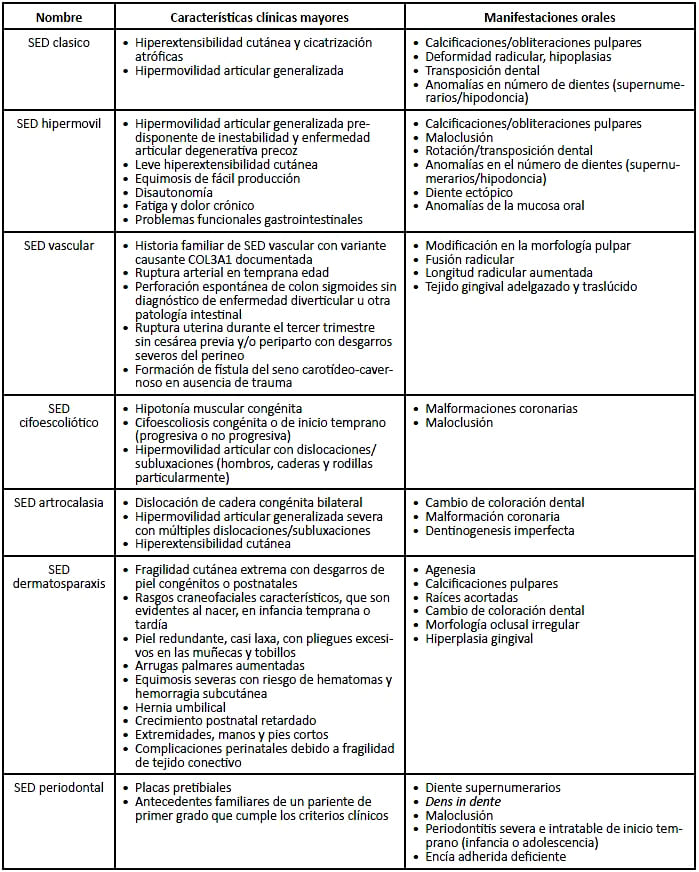
El SED se clasifica en 13 subtipos, pero son 7 los más prevalentes. Cada subtipo tiene distintos criterios diagnósticos mayores y menores, además de no presentar las mismas manifestaciones orales (Tabla 1).
Tabla 1. Clasificación Internacional de SED (2017) y sus respectivas manifestaciones orales más frecuentes (9,15)
Los subtipos más prevalentes son:
Clásico: Considera al subtipo 1 y 2 y su prevalencia es de 2 a 5 entre 100.000 habitantes. Corresponde a la alteración en la síntesis de colágeno tipo I y V. Dentro de sus signos y síntomas se encuentra la piel suave, aterciopelada y elástica, que se puede lacerar o presentar hematomas con facilidad; además del desarrollo de crecimientos grasos o fibrosos benignos en áreas bajo presión e hipermovilidad articular.5,6 Hipermovilidad: Considera al subtipo 3, su prevalencia es de 1 por 10.000 a 15.000 habitantes.
Es autosómica dominante y corresponde a la deficiencia de Tenascina-X. Dentro de los signos y síntomas que puede presentar, encontramos alodinia, piel hiperextensible, articulaciones laxas –lo que habitualmente ocasiona dislocaciones o luxaciones–, enfermedad degenerativa articular y prolapso mitral –que produce un incremento del riesgo de endocarditis infecciosa–. (7)
Vascular: Considera al subtipo 4, su prevalencia es de 1 en 100.000 habitantes. Es autosómico dominante y corresponde a la alteración en la síntesis de colágeno tipo III. Entre sus signos y síntomas se encuentra la hipermovilidad en los dedos, la fragilidad vascular, presencia de aneurismas, piel fina o traslúcida y presencia extendida de hematomas.(8)
Cifoescoliosis: Considera al subtipo 6, y la literatura presenta menos de 60 casos reportados. Es autosómico recesivo y corresponde a un defecto en la enzima lisil-hidrolasa. Sus signos y síntomas principales son: la escoliosis progresiva, la debilidad muscular progresiva y la esclerótica frágil.(9)
Artrocalasia: Considera al subtipo 7A y 7B y se contabilizan menos de 30 casos en toda la literatura. Corresponde a la alteración de la síntesis de colágeno tipo I. Dentro de los signos y síntomas encontramos articulaciones laxas e inestables, osteoartritis grave y temprana, fracturas óseas y piel elástica y frágil.(7,9)
Dermatosparaxis: Considera al subtipo 7C, y existen menos de 10 casos reportados en la literatura. Se relaciona con la alteración de la síntesis de colágeno tipo I y III. Sus signos y síntomas son: inestabilidad en las articulaciones y fragilidad extrema en la piel.(9)
Periodontal: Se han reportado 148 individuos en la literatura. Está caracterizada por un deterioro periodontal severo durante la infancia/adolescencia que culmina con pérdida dental precoz. Se describe además una mayor prevalencia de recesión gingival.(10)
Características orales
Además de que las características orales son heterogéneas en cada subtipo, estas no son suficientes para realizar un diagnóstico por sí mismas. Pueden ayudar a guiar al clínico, analizadas en conjunto con otros signos y síntomas comunes de la enfermedad, a sospechar de un posible SED.(11) A continuación, se presentan algunas características comunes para los diferentes subtipos de SED.
Tejidos blandos: Los pacientes con SED poseen una mucosa lábil, propensa a presentar equimosis y erosiones en cualquier sitio de la cavidad oral.(12) Los tejidos periodontales se ven igualmente afectados, presentando fragilidad, nula adhesión en la encía, y recesiones gingivales (Fig. 1). (13,14)
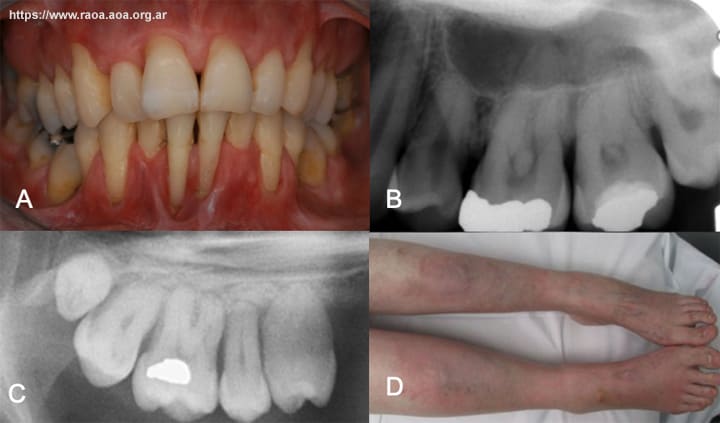
Figura 1. Características orales en pacientes con SED. A: Ausencia de encía adherida en paciente con SED subtipo periodontal. B: Calcificaciones pulpares en primer y segundo molar superior. C: Raíces hipoplásicas generalizadas y fusión radicular en segundo molar superior. D: Placas pretibiales.(33)
La prevalencia de enfermedad periodontal temprana severa es una característica distintiva de la SED periodontal, pero no se ha descrito en otros tipos de SED.(13)
Tejidos duros: Se ha reportado que estos pacientes presentan una mayor prevalencia de malformaciones dentarias como taurodontismo, fusión radicular y raíces hipoplásicas.(15) Las calcificaciones pulpares han sido reportadas en el SED clásico, mientras que los pacientes con SED vascular presentan una mayor prevalencia de malformaciones radiculares.(13,14) La pérdida prematura de piezas dentales se ha visto principalmente en el SED subtipo periodontal, en donde al promedio de 25 años se pesquisa una pérdida total de piezas dentales. Las extracciones en estos casos están indicadas por un aumento de movilidad o perdida espontánea del diente.(15)
Disfunción temporomandibular: Se ha sugerido ampliamente que el SED se encuentra relacionado a los trastornos temporomandibulares (TTM).(16,17) Dentro de las características reportadas se encuentra la hipermovilidad articular (desplazamiento del disco articular con y sin reducción), crépito, clic articular y bloqueo recurrente.(17,18) Estos pacientes padecen de dolor miofascial referido, artralgia y dolores de cabeza de origen TTM.(19) En general, la literatura no reporta el subtipo específico de SED en los pacientes que presentan esta sintomatología. Sólo dos estudios fueron específicos para reportar el subtipo SED hipermóvil en su muestra, encontrando una mayor prevalencia de desplazamiento articular con y sin reducción en pacientes con SED en comparación a pacientes sanos.(18,19)
Disfunción glandular. Una proporción alta de estos pacientes relatan experimentar una sensación de boca seca (xerostomía).(7)
Manejo odontológico
Perfil psicológico: Entre los individuos con SED se reporta una mayor incidencia de sintomatología depresiva y ansiosa, asociada además a peores indicadores en de calidad de vida.(20,21) Más específicamente, este tipo de paciente presenta puntajes bajos en los indicadores de calidad de vida asociados a la salud oral, posiblemente por la cantidad de manifestaciones orales reportadas.(22) Gran parte de ellos afirma haber tenido, además, complicaciones durante extracciones dentales (cicatrización tardía, sangrado severo postoperatorio y dolor severo durante y luego del procedimiento).(23) Se recomienda que las citas sean lo más planificadas posibles con tal de disminuir el tiempo en la consulta.(2)
Prevención: Se debe recomendar en este tipo de pacientes un programa estricto de higiene oral.(24) A causa de la labilidad de los tejidos blandos, debido a su alteración en la composición de tejido conectivo, se sugiere el uso de un cepillo electrónico o de cerdas suaves, evitando un cepillado agresivo para evitar abrasión, laceraciones y descamación en la zona.(25)
El subtipo periodontal posee una mayor complejidad por su aparición temprana, lo que lleva a la pérdida de dientes –tanto deciduos como permanentes–, con un incremento progresivo en la proporción de pacientes edéntulos en relación a la edad.(14,15) Las medidas estrictas de higiene oral pueden ayudar a aminorar el daño periodontal en la infancia, esto incluye limpiezas profesionales cada tres meses e instrucción estricta y frecuente de higiene.(26) En ese subtipo el objetivo principal es conservar las piezas dentales por el mayor tiempo posible. Lamentablemente, los esfuerzos preventivos y terapéuticos no siempre son eficaces para prevenir la pérdida dental prematura.(24)
Profilaxis antibiótica: Los pacientes con SED tienen mayor predisposición a padecer una valvulopatía mitral congénita y dilatación aórtica.(6) Se ha reportado que, en pacientes con SED clásico e hipermóvil, estas cardiopatías congénitas tienen una severidad leve, sin indicación quirúrgica.(27) El uso de profilaxis antibiótica debe hacerse según las recomendaciones de la American Heart Association.(28)
Anestesia: Algunos reportes indican que los pacientes con SED tienen una respuesta reducida a anestésicos locales, por lo que utiliza el término “resistencia anestésica”.(3) En una encuesta, los pacientes refieren un menor efecto anestésico cuando se compara con controles. Un 80% refirió insuficiencia del efecto anestésico, lo que se traduce en dolor intra y post operatorio.(23,29) Se ha descrito que el uso de articaína posee mejores efectos en este tipo de pacientes, (21) pero falta evidencia para avalar su uso por sobre otros agentes. En general, se debe esperar que en este tipo de pacientes exista una menor respuesta a la anestesia local.(29)
Técnica quirúrgica: El procedimiento debe ser lo más atraumático posible. En procedimientos de mayor complejidad, es esperable un retardo en la cicatrización. Se deben planificar exámenes radiológicos complementarios, ya que se reporta que en este tipo de pacientes existe mayor prevalencia de anomalías radiculares.(13,14)
Hemostasia: Se reporta en la literatura una mayor prevalencia en defectos de agregación plaquetaria en estos pacientes, lo que conlleva a un mayor riesgo de sangrado.(8,30) Los pacientes con SED, especialmente antes de un procedimiento invasivo, deben ser evaluados exhaustivamente para pesquisar su posible tendencia al sangrado. En aquellos individuos con historial de sangrado severo, se deben solicitar exámenes para evaluar la función plaquetaria.(30) En cuanto a medidas de control de sangrado, se debe considerar el uso de medidas hemostáticas, compresas, ácido tranexámico y suturas sin tensionar demasiado los tejidos.(16,31)
Manejo de dolor: El dolor crónico comprende otro factor importante en el manejo de los pacientes SED, especialmente en el tipo clásico e hipermóvil.(32) Se describen para su manejo diversas estrategias farmacológicas, como no farmacológicas, como el uso de anticonvulsivantes, opiáceos, antiinflamatorios no esteroides (AINEs)(1) y acetaminofén.(33,34) En cuanto al manejo del dolor agudo posterior a un procedimiento dental, se recomienda iniciar con AINEs por el origen inflamatorio del dolor, en combinación con acetaminofén para tener mayor eficacia analgésica.(26) El tiempo de uso debe ser acotado para evitar complicaciones gastrointestinales, renales y hematológicas.(35)
Cuando el uso de AINEs está contraindicado, se pueden utilizar opiáceos por un periodo acotado. Su uso ha resultado ser efectivo en pacientes con resistencia por uso crónico de AINEs en el manejo de dolor crónico.(36) Sin embargo, su uso en el tratamiento del dolor agudo tiene un efecto menor, y su uso prolongado puede conducir a la sensibilización central del dolor, además de no estar exento de reacciones adversas como tolerancia, prurito, constipación, dependencia psicológica, alteración del sueño y depresión respiratoria, entre otras complicaciones.(29,35,36) Entre las medidas locales no farmacológicas para el tratamiento del dolor agudo está el uso de compresas frías que Geayuden a aliviar la inflamación y reducir el dolor los primeros días posteriores a un procedimiento, para luego cambiar a un esquema de terapia de calor local hasta que la inflamación en la zona haya desaparecido.(33)
En pacientes que presenten una patología muscular masticatoria o temporomandibular, se han visto resultados positivos con fisioterapia y masajes en la zona afectada, en el caso de hayan quedado sintomáticos luego de un procedimiento invasivo.(26)
Controles: Deben realizarse controles más seguidos que en pacientes sin SED por el riesgo aumentado de hematomas, el retraso en la cicatrización y la posible infección. La dehiscencia de heridas es frecuente, sobre todo en los SED de tipo vascular.(16)
Conclusión
Al afectar principalmente a la arquitectura y síntesis de colágeno, los defectos del SED son altamente heterogéneos, presentando múltiples manifestaciones clínicas en todos sus subtipos. Sin embargo, la hiperlaxitud articular, hipermovilidad cutánea e hiperequimosis vascular son la sintomatología más común.
La evidencia disponible en cuanto a signos y síntomas orofaciales es limitada, reportándose diferentes características específicas en cada subtipo de SED, como variaciones en la morfología coronaria, radicular y pulpar.
Su manejo requiere una planificación acuciosa, considerando la solicitud de exámenes de laboratorio, el uso de profilaxis antibiótica (si corresponde), la elección de la técnica quirúrgica lo menos traumática posible y un seguimiento postoperatorio riguroso.
Es fundamental que el profesional a cargo tenga en cuenta que estos pacientes poseen resistencia a los anestésicos locales, pudiendo esto comprometer el éxito de los tratamientos realizados.
Por último, cabe mencionar que la evidencia en cuanto a tratamientos y su eficacia en estos pacientes es limitada, tanto en el área médica, como en la odontológica. Por ello se hace necesario realizar una investigación específica para cada subtipo de SED reportada.
Declaración de conflicto de intereses: Los autores declaran no tener conflicto de intereses en relación con este artículo científico.
Fuentes de financiamiento: Este estudio fue financiado exclusivamente por los autores.
Contacto:
Javiera Cancino González
jpcancino@miuandes.cl
Referencias
- Klatt E, Kumar V. Robbins and Cotran Review of Pathology. Philadelphia: Elsevier; 2014.
- Melou C, Taillard N, Chauvel-Lebret D. Le syndrome d’Ehlers-Danlos: rôle du chirurgien-dentiste. L’Orthodontie Française 2021;92:367-75. https://doi.org/10.1684/orthodfr.2021.51
- Castori M, Dordoni C, Morlino S, Sperduti I, Ritelli M, Valiante M, et al. Spectrum of mucocutaneous manifestations in 277 patients with joint hypermobility syndrome/ Ehlers-Danlos syndrome, hypermobility type. Am J Med Genet C Semin Med Genet 2015;169:43-53. https://doi.org/10.1002/ajmg.c.31425
- Chiarelli N, Ritelli M, Zoppi N, Colombi M. Cellular and molecular mechanisms in the pathogenesis of classical, vascular, and hypermobile Ehlers-Danlos syndromes. Genes 2019;10:609. https://doi.org/10.3390/genes10080609
- Nyström A, Bruckner-Tuderman L. Matrix molecules and skin biology. Semin Cell Dev Biol 2019;89:136-46. https://doi.org/10.1016/j.semcdb.2018.07.025
- Asher SB, Chen R, Kallish S. Mitral valve prolapse and aortic root dilation in adults with hypermobile Ehlers– Danlos syndrome and related disorders. Am J Med Genet Part A 2018;176:1838-44. https://doi.org/10.1002/ajmg.a.40364
- Honoré MB, Lauridsen EF, Sonnesen L. Oro-dental characteristics in patients with hypermobile Ehlers-Danlos Syndrome compared to a healthy control group. J Oral Rehabil 2019;46:1055-64. https://doi.org/10.1111/joor.12838
- Busch A, Hoffjan S, Bergmann F, Hartung B, Jung H, Hanel D, et al. Vascular type Ehlers-Danlos syndrome is associated with platelet dysfunction and low vitamin D serum concentration. Orphanet J Rare Dis 2016;11:111. https://doi.org/10.1186/s13023-016-0491-2
- Malfait F, Francomano C, Byers P, Belmont J, Berglund B, Black J, et al. The 2017 international classification of the Ehlers–Danlos syndromes. Am J Med Genet C Semin Med Genet 2017;175:8–26. https://doi.org/10.1002/ajmg.c.31552
- Kapferer-Seebacher I, Lundberg P, Malfait F, Zschocke J. Periodontal manifestations of Ehlers-Danlos syndromes: A systematic review. J Clin Periodontol 2017;44:1088- 100. https://doi.org/10.1111/jcpe.12807
- Cortés-Bretón Brinkmann J, García-Gil I, Lobato-Peña DM, Martínez-Mera C, Suárez-García MJ, Martínez-González JM, Rioboo M. The key role of the dental practitioner in early diagnosis of periodontal Ehlers-Danlos syndromes: a rare case report of siblings. Quintessence Int 2021;52:166-74. https://doi.org/10.3290/j.qi.a45263
- Mitakides J, Tinkle BT. Oral and mandibular manifestations in the Ehlers-Danlos syndromes. Am J Med Geayuden net C Semin Med Genet 2017;175:220-5. https://doi.org/10.1002/ajmg.c.31541
- Kapferer-Seebacher I, Schnabl D, Zschocke J, Pope FM. Dental manifestations of Ehlers-Danlos syndromes: a systematic review. Acta Derm Venereol 2020;100:152-60. https://doi.org/10.2340/00015555-3428
- Lepperdinger U, Zschocke J, Kapferer-Seebacher I. Oral manifestations of Ehlers-Danlos syndromes. Am J Med Genet C Semin Med Genet 2021;187:520-6. https://doi.org/10.1002/ajmg.c.31941
- Lepperdinger U, Angwin C, Milnes D, Sobey G, Ghali N, Johnson D, et al. Oral characteristics in adult individuals with periodontal Ehlers-Danlos syndrome. J Clin Periodontol 2022;49:1244-52. https://doi.org/10.1111/jcpe.13698
- Van Camp N, Aerden T, Politis C. Problems in the orofacial region associated with Ehlers-Danlos and Marfan syndromes: a case series. Br J Oral Maxillofac Surg 2020;58:208- 13. https://doi.org/10.1016/j.bjoms.2019.11.018
- Di Giacomo P, Celli M, Ierardo G, Polimeni A, Di Paolo C. Evaluation of temporomandibular disorders and comorbidities in patients with Ehler-Danlos: Clinical and digital findings. J Int Soc Prev Community Dent 2018;8:333-8. https://doi.org/10.4103/jispcd.JISPCD_103_18. Publicado electrónicamente antes de su impresión el 18 de julio de 2018.
- Bech K, Fogh FM, Lauridsen EF, Sonnesen L. Temporomandibular disorders, bite force and osseous changes of the temporomandibular joints in patients with hypermobile Ehlers-Danlos syndrome compared to a healthy control group. J Oral Rehabil 2022;49:872-83. https://doi.org/10.1111/joor.13348
- Diep D, Fau V, Wdowik S, Bienvenu B, Bénateau H, Veyssière A. Dysfonction de l’appareil manducateur et syndrome d’Ehlers-Danlos de type hypermobile : étude cas-témoin. Rev Stomatol Chir Maxillofac Chir Orale 2016;117:228- 33. https://doi.org/10.1016/j.revsto.2016.07.009
- Berglund B, Pettersson C, Pigg M, Kristiansson P. Self-reported quality of life, anxiety and depression in individuals with Ehlers-Danlos syndrome (EDS): a questionnaire study. BMC Musculoskelet Disord 2015;16:89. https://doi.org/10.1186/s12891-015-0549-7
- Smith TO, Easton V, Bacon H, Jerman E, Armon K, Poland F, et al. The relationship between benign joint hypermobility syndrome and psychological distress: a systematic review and meta-analysis. Rheumatology 2014;53:114-22. https://doi.org/10.1093/rheumatology/ket317
- Hanisch M, Blanck-Lubarsch M, Bohner L, Suwelack D, Kleinheinz J, Köppe J. Oral conditions and oral health- related quality of life of people with Ehlers-Danlos syndromes (EDS): a questionnaire-based cross-sectional study. Medicina 2020;56:448. https://doi.org/10.3390/medicina56090448
- Abel MD, Carrasco LR. Ehlers-Danlos syndrome: classifications, oral manifestations, and dental considerations. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102:582-90. https://doi.org/10.1016/j.tripleo.2006.03.018
- Martins RS, Muniz FWMG, Gondim JO, Maurique LS, Nolasco-Lopes CM, Oliveira BM, Carvalho RS. Periodontal Ehlers-Danlos syndrome in early childhood: A case report of loss of deciduous teeth. J Indian Soc Periodontol 2023[citado el 15 de octubre de 2022];27:99-103. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9979821/
- Beltrán V, de La Roza G M, Wilckens M, Fuentes R, Padilla M, Aillapan E, et al. Effects of manual toothbrushing on gingival recession in an adult population sample in south of Chile. Int J Odontostomat 2014;8;461-67. https://dx.doi.org/10.4067/S0718-381X2014000300022
- Timmerman A, Parashos P. Management of dental pain in primary care. Aust Prescr 2020;43:39-44. https://doi.org/10.18773/austprescr.2020.010
- Paige SL, Lechich KM, Tierney ESS, Collins RT. Cardiac involvement in classical or hypermobile Ehlers-Danlos syndrome is uncommon. Genetics in Medicine 2020;22:P1583- 8. https://doi.org/10.1038/s41436-020-0856-8
- Arnett DK, Blumenthal RS, Albert MA, Buroker AB, Goldberger ZD, Hahn EJ, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation 2019;140:e596-e646. https://doi.org/10.1161/cir.0000000000000678
- Schubart JR, Schaefer E, Janicki P, Adhikary SD, Schilling A, Hakim AJ, et al. Resistance to local anesthesia in people with the Ehlers-Danlos Syndromes presenting for dental surgery. J Dent Anesth Pain Med 2019;19:261-70. https://doi.org/10.17245/jdapm.2019.19.5.261
- Artoni A, Bassotti A, Abbattista M, Marinelli B, Lecchi A, Gianniello F, et al. Hemostatic abnormalities in patients with Ehlers-Danlos syndrome. J Thromb Haemost 2018;16:2425-31. https://doi.org/10.1111/jth.14310
- Abed H, Ainousa A. Dental management of patients with inherited bleeding disorders: a multidisciplinary approach. Gen Dent 2017;65:56-60.
- Rombaut Sr. L, Scheper Jr. M, De Wandele Jr. I, De Vries Jr. J, Meeus Sr. M, Malfait Sr. F, et al. Chronic pain in patients with the hypermobility type of Ehlers Danlos syndrome: evidence for generalized hyperalgesia. Osteoarthritis Cartilage 2014;22:S409. https://doi.org/10.1016/j.joca.2014.02.769
- Arthur K, Caldwell K, Forehand S, Davis K. Pain control methods in use and perceived effectiveness by patients with Ehlers–Danlos syndrome: a descriptive study. Disability and Rehabilitation 2016;38:1063-74. https://doi.org/10.3109/09638288.2015.1092175
- Demes JS, McNair B, Taylor MRG. Use of complementary therapies for chronic pain management in patients with reported Ehlers-Danlos syndrome or hypermobility spectrum disorders. Am J Med Genet A 2020;182:2611- 23. https://doi.org/10.1002/ajmg.a.61837
- Lanas A, Benito P, Alonso J, Hernández-Cruz B, Barón- Esquivias G, Perez-Aísa Á, et al. Safe prescription recommendations for non-steroidal anti-inflammatory drugs: consensus document elaborated by nominated experts of three scientific associations (SER-SEC-AEG). Reumatol Clin (Engl Ed) 2014;10:68-84. https://doi.org/10.1016/j.reumae.2013.10.008
- Schubart JR, Schilling A, Schaefer E, Bascom R, Francomano C. Use of prescription opioid and other drugs among a cohort of persons with Ehlers-Danlos syndrome: A retrospective study. Am J Med Genet A 2019;179:397- 403. https://doi.org/10.1002/ajmg.a.61031
Cirugía bucal manejo odontológico síndrome de Ehlers-Danlos Dental management Ehlers-Danlos syndrome oral surgery.
Citar este artículo
Cancino González J, Gutiérrez S, Fonseca Escobar D. Manejo odontológico de pacientes con el síndrome de Ehlers-Danlos. Revisión narrativa. Rev Asoc Odontol Argent. 2023-Jun-20;111(2):e1110851. https://doi.org/10.52979/raoa.1110851.1213
Copiar Cita
PDF | Subir | Home
X Twitter | WhatsApp | Facebook | E-mail
Las obras publicadas en este sitio están bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional
Revista indexada en:













Los artículos científicos de RAOA se identifican con DOI (Digital Object Identifier) Crossref.
Visitas al artículo: 2.713

Lecturas en línea: 2.664

Descargas del artículo: 49

Accesos por DOI: 288

Database ID: 2023001001
Auspiciantes del Website:







Revista de la Asociación Odontológica Argentina
La Revista de la Asociación Odontológica Argentina, RAOA, es la principal vía de expresión de la producción científica argentina en odontología y un vínculo de unión y medio de información para los colegas e instituciones del país y del exterior.
Versión impresa ISSN 0004-4881
Versión electrónica ISSN 2683-7226.
DOI: 10.52979/raoa.1898
Título abreviado: Rev Asoc Odontol Argent

