Gingivitis espongiótica. Manejo clínico no quirúrgico. Reporte de un caso
Spongiotic gingivitis. Non-surgical clinical management. Report of a case
ESTOMATOLOGÍA / PERIODONCIA | CASOS CLÍNICOS | OPEN ACCESS | PEER-REVIEWED
Gingivitis espongiótica. Manejo clínico no quirúrgico. Reporte de un casoSpongiotic gingivitis. Non-surgical clinical management. Report of a case
Autor/es: Ricardo Caciva, Paola Belardinelli, Miriam Grenón
Vol: 112 | Nº 2 | elocation Id: e1120833
Presentado: 06/12/2023 | Aceptado: 30/05/2024 | Publicado: 21/07/2024
DOI: https://doi.org/10.52979/raoa.1120833.1246 copiar
PDF | Citar este artículo | Volver
X Twitter | WhatsApp | Facebook | E-mail
CASO CLÍNICO – ESTOMATOLOGÍA / PERIODONCIA
Gingivitis espongiótica. Manejo clínico no quirúrgico. Reporte de un caso
Spongiotic gingivitis. Non-surgical clinical management. Report of a case
Presentado: 6 de diciembre de 2023
Aceptado: 30 de mayo de 2024
Publicado: 21 de julio de 2024
Ricardo C. Caciva (a)

Paola Belardinelli (b)

Miriam Grenón (c)

a) Cátedra de Estomatologia A, Facultad de Odontología, Universidad Nacional de Córdoba, Córdoba, Argentina
b) Cátedra de Estomatología B, Facultad de Odontología, Universidad Nacional de Córdoba, Córdoba, Argentina
c) Cátedra de Periodoncia A, Facultad de Odontología, Universidad Nacional de Córdoba, Córdoba, Argentina
Resumen
Objetivo: La gingivitis espongiótica es una patología benigna poco común y una entidad clínica patológica poco frecuente que los odontólogos pueden observar durante la atención odontológica. Es importante conocer la misma para poder diagnosticarla adecuadamente, describir sus características clínicas y elaborar un plan para su tratamiento. El objetivo de este artículo es presentar un caso clínico de esta patología poco conocida, describir sus características y su manejo clínico.
Caso clínico: Un niño de 7 años que ingresó derivado por su odontólogo a la cátedra de Estomatología de la Facultad de Odontología de la Universidad Nacional de Córdoba, Argentina, presentaba en la encía libre e insertada del maxilar superior una lesión con ausencia de sintomatología y evolución crónica, benigna y con cambios estéticos notorios. Se deriva a la cátedra de Periodoncia para realizar un tratamiento interdisciplinario. Tuvo una respuesta favorable al tratamiento de la lesión, y se realizó un seguimiento periódico de la misma evitando la técnica quirúrgica convencional para su tratamiento.
Palabras claves: Enfermedades gingivales, gingivitis espongiótica, hiperplasia gingival, lesión gingival, medicina oral, niños.
Abstract
Aim: Spongiotic gingivitis is a rare benign pathology and a rare clinical pathological entity that dentists can observe during dental care. It is important to know it to be able to properly diagnose it, describe its clinical characteristics and develop a plan for its treatment. The aim of this article is to present a clinical case of this little-known pathology and describe its characteristics as well as its clinical management.
Clinical case: A 7-yeard-old child who was referred by his dentist to the Department of Stomatology of the Faculty of Dentistry of the National University of Córdoba, Argentina, presented a lesion in the free and inserted gingiva of the upper jaw, with absence of symptoms and chronic, benign evolution with notable aesthetic changes. He is referred to the Periodontics department to perform interdisciplinary treatment. He had a favorable response to the treatment of the lesion, and a periodic follow-up was carried out, avoiding the conventional surgical technique for its treatment.
Keywords: Children, gingival diseases, gingival hyperplasia, gingival lesion, oral medicine, spongiotic gingivitis.
Introducción
La gingivitis espongiótica fue descripta por primera vez como una entidad clínica patológica por Darling y Daley(1) en 2007. Esto precede a la dermatitis espongiótica, definida como una serie de afecciones inflamatorias de la piel como la dermatitis de contacto, numular, atópica y seborreica.(1-5) En 2008 Chang et al.(2) definieron la gingivitis espongiótica como un subtipo distinto de hiperplasia gingival.
En 2019, Vieira et al.(5) la definieron como hiperplasia gingival espongiótica. Posteriormente, a partir de estudios clínicos-patológicos, la definieron como hiperplasia gingival espongiótica juvenil localizada (LJSGH, por sus siglas en inglés), que es actualmente el término más utilizado para reflejar con mayor precisión su espectro de patología gingival única de reciente caracterización.(1,2,6-15) En la literatura aún no se tienen datos estadísticos que señalen a la afección poblacional; sin embargo, se describió que aparece principalmente en pacientes niños-adolescentes y/o adultos jóvenes, pero que no es exclusivo de esa población, (1-3,6,7,9,11,13,15-21) y se encontró que el sexo femenino predominó en una proporción de 2.3:(1-3,18)1,1-3,18 mientras que otros autores determinaron que varias series de casos sugieren una distribución similar entre ambos sexos o sin predominio de ellos.(1-3,7,13,21)
Su etiología es desconocida y su patogenia controvertida.(1-3,6,8,14,16) Existen patologías que se asientan en el periodonto que no están relacionadas con las lesiones gingivales inducidas por la biopelícula bacteriana y ellas son a menudo manifestaciones de condiciones sistémicas, pero pueden representar cambios patológicos limitados al tejido gingival. Estas lesiones gingivales no inducidas por biofilm dental según la clasificación, basada en la etiología propuesta por varios autores en un consenso internacional,(13,16,18) incluyen desórdenes genéticos, infecciones específicas, lesiones y condiciones inmunoinflamatorias, procesos reactivos, neoplasias, desórdenes endócrinos, nutricionales y metabólicos, lesiones traumáticas y pigmentación gingival.
Clínicamente se ha descripto a la LJSGH como una lesión elevada, solitaria (los casos multifocales son ocasionales), indolora, de color rojo (aterciopelado), brillante y de superficie lisa o granular que afecta la encía adherida y en algunos casos también la encía marginal, por la zona vestibular del maxilar superior sector anterior, por lo que algunos autores descartan una etiología relacionada con la biopelícula bacteriana o biofilm bucal, lo que se sustenta en la falta de respuesta a los procedimientos de higiene bucal o al tratamiento periodontal tradicional.(1-3,7,8,11,12,14-17) La mayoría de las descripciones histológicas publicadas coinciden en la presencia de hiperplasia de la capa estratificada no queratinizada del epitelio escamoso, edema intercelular y espongiosis de la capa espinosa y exocitosis de células inflamatorias.(1-3,12)
Entre los diagnósticos diferenciales se destacan las afecciones orales como la gingivitis inducida por biopelícula bacteriana, mediada por hormonas sexuales esteroideas, la gingivitis de células plasmáticas, gingivitis descamativa, gingivitis por cuerpo extraño, la candidiasis hiperplásica oral, granuloma piógeno, hemangioma, lesiones asociadas al VPH, o incluso manifestaciones gingivales de neoplasias malignas hematológicas como las leucemia.(1-3,12,18) Así mismo se han descripto otras alteraciones gingivales relacionadas con las hormonas con un patrón inflamatorio histológico asociado con los ciclos menstruales, el embarazo y la toma de medicación anticonceptiva.(17,18)
En este artículo se presenta un caso clínico en un niño con esta patología poco conocida como es la LJSGH, se describen sus características y su resolución luego de un tratamiento periodontal no quirúrgico.
Caso clínico
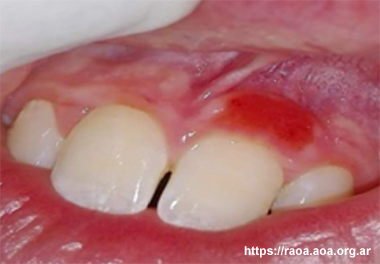
Un niño de 7 años de edad es derivado por su odontólogo particular a la cátedra de Estomatología de la Facultad de Odontología de la Universidad Nacional de Córdoba, Argentina. Luego de la derivación se realizó la confección de la historia clínica, la firma del consentimiento informado por parte de sus tutores (padres), con asentimiento del niño y la evaluación clínica correspondiente. En el examen intrabucal se evidenció una lesión única ubicada a nivel de la encía libre y parte de la encía insertada de la pieza 21 de tres meses de evolución. Clínicamente presentaba una lesión de color rojo brillante, aspecto aterciopelado, consistencia blanda, indolora, de aproximadamente 1 centímetro en toda su extensión, sin sangrado espontáneo ni provocado al cepillado (fig.1). Radiográficamente no se observó compromiso óseo. El diagnóstico clínico fue de LJSGH y se derivó a la Cátedra de Periodoncia para su manejo terapéutico y controles periódicos, con el fin de evitar el tratamiento quirúrgico por ser un niño de corta edad.
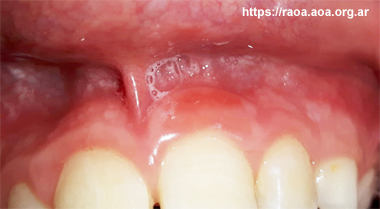
Se le realizó el examen gíngivo-periodontal constatando que presentaba salud gingival en la mayoría de las piezas dentarias. La pieza dental 21 presentaba profundidad de sondaje de 3 mm, con sangrado al sondaje sin pérdida de inserción clínica. Se propuso un tratamiento no quirúrgico. En el primer paso se explicó la importancia de los hábitos saludables, se dio instrucción en técnicas de higiene oral (cepillado con la técnica de Bass y uso de hilo dental). Se indicó el uso de clorhexidina al 0,12 % una vez al día en forma tópica local al terminar la higiene oral completa de la boca, aplicándola con el cepillo dental en las proximidades del surco gingival de la pieza afectada, indicando no enjuagar posteriormente. Como segundo paso se le realizó instrumentación subgingival bajo anestesia tres veces, con una frecuencia de 20 días entre cada sesión. Se continuó con la clorhexidina durante los tres meses que duró el tratamiento periodontal y los subsiguientes controles. La mejoría fue notable en cada sesión (fig. 2).
Discusión
De acuerdo con la revisión de la literatura, el tratamiento de la LJSGH aún no está determinado. Si bien Darling y Daley1 trataron 33 casos mediante escisión quirúrgica con éxito, con una tasa de recurrencia de 25% que resolvió luego de una segunda intervención, los autores indican que su muestra es sesgada pues casi todos los pacientes fueron casos que se encontraron a través de archivos de patología. Esto haría suponer que en la clínica la afección probablemente sea más frecuente y que muchos casos no diagnosticados resolverían espontáneamente explicando la baja prevalencia en adultos.
Theoflou et al.(21) reportaron la resolución espontánea de un caso de LSJGH que no recibió tratamiento quirúrgico. Dichos autores consideraron que la biopsia no es un requisito para el diagnóstico de la patología, por lo que realizaron controles clínicos a los 19, 31 y 43 meses hasta observar la resolución espontánea y completa de la lesión.
Vieira et al.(5) aplicaron la terapia fotodinámica, la cual ha mostrado resultados satisfactorios en condiciones inflamatorias con una reducción de la hiperplasia, pero sin resolución total. También fue descripto el uso tópico del ácido tricloroacético al 70%22 después de la recurrencia post tratamiento quirúrgico, siguiendo un protocolo de aplicación tópica semanal durante dos meses, lo que tuvo una buena respuesta, no advirtiéndose signos de recurrencia en un control a los tres meses, demostrando que esta técnica ofrece ventajas como su aplicación y manipulación simple y su buena tolerancia en pacientes pediátricos, ya que se trata de un proceso no invasivo y bajo costo. Otros utilizaron la terapia con esteroides tópicos que resultó ineficaz en un caso y en otro caso se asoció a una mejoría clínica transitoria.(10,19)
Nogueira et al.(11) realizaron crioterapia, un método que consiste en congelar y descongelar rápidamente formando una escara debajo de la lesión existente, con la cual se busca producir la reepitelización y regeneración del tejido. Algunas ventajas de esta técnica son su posibilidad de tratar múltiples lesiones al mismo tiempo y que es mejor tolerada por niños temerosos.(9-11) La mayoría de los casos de LJSGH tratados con escisión quirúrgica determinan una considerable tasa de recurrencia (entre el 6 y el 16,7% de los casos) y además tienen un riesgo de resultados estéticos indeseable. Estos dos factores hacen necesaria la búsqueda de nuevos abordajes terapéuticos.(1,2) Se necesitan estudios clínicos más amplios para determinar no solo la frecuencia, sino también el tiempo medio de resolución espontánea y su recurrencia a partir del cual crear un enfoque más conservador, que tenga en cuenta la naturaleza benigna de la LJSGH y la posibilidad de su resolución espontánea.(18-20)
El reconocimiento de lesiones múltiples en el mismo paciente, así como la afectación en pacientes adultos, representan alrededor del 13% y el 10% del total de los casos.(19-21) Su baja prevalencia es probablemente una subestimación, debido a su similitud clínica con otras enfermedades y probablemente también por la falta de familiaridad de los odontólogos y patólogos con esta entidad descripta recientemente. (1,19) La patogénesis de la LJSGH es desconocida. (1,2,7,22,23) La realización de una adecuada historia clínica y el trabajo multidisciplinario son esenciales en el proceso del diagnóstico diferencial de ésta y otras patologías presentes en la cavidad bucal, por lo que es recomendable aplicar éstas herramientas para que el clínico pueda llegar a un diagnóstico preciso y por lo tanto un plan de tratamiento adecuado.(18-20)
Si bien la literatura no relaciona esta entidad patológica directamente con la presencia de biopelícula bacteriana, el control estricto de la misma mejoró considerablemente el cuadro. Los controles periódicos mensuales, la remotivación y el seguimiento a distancia son necesarios para poder determinar si es suficiente el control del cuadro clínico con maniobras no quirúrgicas o sí la cirugía plástica es necesaria para minimizar las secuelas estéticas.(24-30) A partir de lo estudiado es posible afirmar que el manejo no quirúrgico debería anteponerse a toda terapia quirúrgica, sobre todo en pacientes vulnerables como son los niños. La posibilidad de remisión es alta, lo que se demuestra en el presente caso clínico. Si bien la causa es desconocida y no se atribuye a la presencia de biopelícula bacteriana exclusivamente, la falta de uso de hilo dental y la realización de una técnica de higiene que no llega al margen gingival podrían favorecer la instalación de este tipo de lesiones.
Declaración de conflicto de intereses: Los autores declaran no tener conflicto de intereses en relación con este artículo científico.
Fuentes de financiamiento: Este estudio fue financiado exclusivamente por los autores.
Contacto:
Ricardo C. Caciva
ricardo.caciva@unc.edu.ar
Referencias
- Darling MR, Daley TD, Wilson A, Wysocki GP. Juvenile spongiotic gingivitis. J Periodontol 2007;78:1235-40. https://doi.org/10.1902/jop.2007.060502
- Chang JYF, Kessler HP, Wright JM. Localized juvenile spongiotic gingival hyperplasia. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2008;106:411-8. https://doi.org/10.1016/j.tripleo.2008.04.024
- Argyris PP, Nelson AC, Papanakou S, Merkourea S, Tosios KI, Koutlas IG. Localized juvenile spongiotic gingival hyperplasia featuring unusual p16INK4A labelling and negative human papillomavirus status by polymerase chain reaction. J Oral Pathol Med 2015;44:37-44. https://doi.org/10.1111/jop.12214
- Weedon D. Skin pathology. 2nd ed., Edinburgh. Churchill Livingstone, 2002, pp. 97-128.
- Vieira DL, Ferreira Leite A, de Souza Figueiredo PT, Vianna LM, Moreira-Mesquita CR, de Melo NS. A conservative approach for localized spongiotic gingivitis hyperplasia using photodynamic therapy: a case report and review of the literature. Photomed Laser Surg 2018;37:57-61 https://doi.org/10.1089/pho.2018.4454
- Allon I, Lammert KM, Iwase R, Spears R, Wright JM, Naidu A. Localized juvenile spongiotic gingival hyperplasia possibly originates from the junctional gingival epithelium: an immunohistochemical study. Histopathology 2016;68:549-55. https://doi.org/10.1111/his.12774
- Solomon LW, Trahan WR, Snow JE. Localized juvenile spongiotic gingival hyperplasia: a report of 3 cases. Pediatr Dent 2013;35:360-3.
- Petrutiu SA, Roman A, Soanca A, Sârbu C, Stratul SI. Localized juvenile spongiotic gingival inflammation: a report on 3 cases. Clujul Med 2014;87:198-202. https://doi.org/10.15386/cjmed-287
- Mora D, Curran A, Padilla R. Localized spongiotic gingival hyperplasia in adults. Oral Surg Oral Med Oral Pathol Oral Radiol 2012;114:e63-4. https://doi.org/10.1016/j.oooo.2012.09.058
- Fernandes DT, Wright JM, Lopes SMP, Santos Silva AR, Vargas PA, Lopes MA. Localized juvenile spongiotic gingival hyperplasia: a report of four cases and literature review. ClinAdv Periodontics 2018;8:17-21. https://doi.org/10.1902/cap.2017.170018
- Costa Nogueira VK, Fernandes D, Navarro CM, Giro EMA, de Almeida LY, León JE, et al. Cryotherapy for localized juvenile spongiotic gingival hyperplasia: preliminary findings on two cases. Int J Paediatr Dent 2017;27:231-5. https://doi.org/10.1111/ipd.12278
- Kalogirou EM, Chatzidimitriou K, Tosios KI, Piperi EP, Sklavounou A. Localized juvenile spongiotic gingival hyperplasia: report of two cases. J Clin Pediatr Dent 2017;41:228- 31. https://doi.org/10.17796/1053-4628-41.3.228
- Vargo RJ, Bilodeau EA. Reappraising localized juvenile spongiotic gingival hyperplasia. J Am Dent Assoc 2019;150:147- 153.e2. https://doi.org/10.1016/j.adaj.2018.10.001
- Noonan V, Lerman MA, Woo SB, Kabani S. Localized juvenile spongiotic gingival hyperplasia. J Mass Dent Soc 2013;62:45.
- Flaitz CM, Longoria JM. Oral and maxillofacial pathology case of the month: localized juvenile spongiotic gingival hyperplasia. Tex Dent J 2010;127:1312-13,1315-17.
- Decani S, Baruzzi E, Sutera S, Trapani A, Sardella A. A case of juvenile spongiotic gingivitis. Ann Stomatol (Roma) 2013;4:41.
- Grossmann SDMC, Souto GR, Silva TAD, Mesquita RA. Juvenile spongiotic gingivitis: Case report. Oral Surg Oral Med Oral Pathol Oral Radiol 2014;117:e125-6. https://doi.org/10.1016/j.oooo.2013.10.045
- DeSeta M, Baldwin D, Siddik D, Hullah E, Harun N, Yee R, et al. Conservative management of juvenile spongiotic gingivitis: a series of ten cases. Br Dent J 2020;229:287- 91. https://doi.org/10.1038/s41415-020-2023-7
- Siamantas I, Kalogirou EM, Tosios KI, Fourmousis I, Sklavounou A. Spongiotic gingival hyperplasia synchronously involving multiple sites: case report and review of the literature. Head Neck Pathol 2018;12:517-21. https://doi.org/10.1007/s12105-018-0903-9
- Silveira HA, Toral-Rizo VH, Lara-Carrillo E, Dominguete MHL, Silva EV, Ribeiro-Silva A, et al. Spongiotic hyperplasia of the oral mucosa: case series and immunohistochemical analysis. Oral Maxillofac Surg 2022;26:333-7. https://doi.org/10.1007/s10006-021-00996-2
- Theoflou VI, Pettas E, Georgaki M, Daskalopoulos A, Nikitakis NG. Localized juvenile spongiotic gingival hyperplasia: microscopic variations and proposed change to nomenclature. Oral Surg Oral Med Oral Pathol Oral Radiol 2021;131:329-38. https://doi.org/10.1016/j.oooo.2020.10.024
- Moine L, Gilligan G. Trichloroacetic acid for localized juvenile spongiotic gingival hyperplasia: a case report with a novel treatment. Pediatric Dent J 2018;28:47-51. https://doi.org/10.1016/j.pdj.2018.05.003
- de Freitas Silva BS, Silva Sant’Ana SS, Watanabe S, Vêncio EF, Roriz VM, Yamamoto-Silva FP. Multifocal red bands of the marginal gingiva. Oral Surg Oral Med Oral Pathol Oral Radiol 2015;119:3-7. https://doi.org/10.1016/j.oooo.2014.07.005
- MacNeill SR, Rokos JW, Umaki MR, Satheesh KM, Cobb CM. Conservative treatment of localized juvenile spongiotic gingival hyperplasia. Clin Adv Periodontics 2011;1:199-204. https://doi.org/10.1902/cap.2011.110003
- Wang MZ, Jordan RC. Localized juvenile spongiotic gingival hyperplasia: a report of 27 cases. J Cutan Pathol 2019;46:839-43. https://doi.org/10.1111/cup.13549
- Bustos Castellano AT, Morales González KE. Juvenile spongiotic gingival hyperplasia: Presentation of two clinical cases. WJARR 2022;15:211-6. https://doi.org/10.30574/wjarr.2022.15.2.0807
- Ibrahim Abead A, Abedalnaser M. Juvenile spongiotic epithelial hyperplasia: Case Report. Sch J Med Case Rep 2022,425-8. https://doi.org/10.36347/sjmcr.2022.v10i05.002
- Holmstrup P, Plemons J, Meyle J. Non–plaque-induced gingival diseases. J Periodontol 2018;89:S28–S45. https://doi.org/10.1002/JPER.17-0163
- Cárdenas Vidal F de L, Venenaula Ortega KJ, Romero Palacios NS. Localized juvenile spongiotic gingival hyperplasia: case report. RSD 2023;12:e8012541448. https:// doi.org/10.33448/rsd-v12i5.41448
- Rezende KM, Moraes PdeC, Oliveira LB, Thomaz LA, Junqueira JLC, Bonecker M. Cryosurgery as an effective alternative for treatment of oral lesions in children. Braz Dent J 2014;25:352-6. https://doi.org/10.1590/0103-6440201302254
Enfermedades gingivales gingivitis espongiótica hiperplasia gingival lesión gingival medicina oral niños Children gingival diseases gingival hyperplasia gingival lesion oral medicine spongiotic gingivitis
Citar este artículo
Caciva R, Belardinelli P, Grenón M. Gingivitis espongiótica. Manejo clínico no quirúrgico. Reporte de un caso. Rev Asoc Odontol Argent. 2024-Jul-21;112(2):e1120833. https://doi.org/10.52979/raoa.1120833.1246
Copiar Cita
PDF | Subir | Home
X Twitter | WhatsApp | Facebook | E-mail
Las obras publicadas en este sitio están bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional
Revista indexada en:













Los artículos científicos de RAOA se identifican con DOI (Digital Object Identifier) Crossref.
Visitas al artículo: 317

Lecturas en línea: 274

Descargas del artículo: 43

Accesos por DOI: 79

Database ID: 2024008009
Auspiciantes del Website:






Revista de la Asociación Odontológica Argentina
La Revista de la Asociación Odontológica Argentina, RAOA, es la principal vía de expresión de la producción científica argentina en odontología y un vínculo de unión y medio de información para los colegas e instituciones del país y del exterior.
Versión impresa ISSN 0004-4881
Versión electrónica ISSN 2683-7226.
DOI: 10.52979/raoa.1898
Título abreviado: Rev Asoc Odontol Argent